Если недолго рассматривать на улице прохожих взрослых и детей, можно увидеть человека с броскими изменениями в походке. Стопа может быть повернута внутрь — «косолапость», как говорят в народе. Она бывает врожденная и приобретенная, причем вторая формируется в первые годы жизни.
«Косолапость» — патология, которая включает в себя несколько элементов:
- Приведение стопы. Передняя часть ступни отклоняется вовнутрь, к пятке, а наружный край округляется.
- Супинация (поворот) ступни.
- Эквинус. Пяточная область подтягивается вверх.
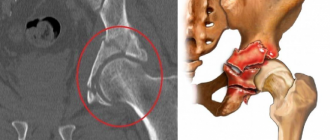
«Косолапость» — это дисбаланс взаимоотношений костей, связок и мышц в подтаранном и Шопаровом суставах (рис. 1).
Приведение переднего отдела стопы — это дисфункция в суставе Лисфранка (рис. 2).
Поэтому тактика лечения этих ортопедических патологий отличается.

Ребенок быстро набирает вес, увеличивается нагрузка на ноги, мышечно-сухожильный каркас не успевает формироваться пропорционально массе тела. Поэтому некоторые мускулы сокращаются чаще, пока другие находятся не в тонусе и не развиваются. У связок такая же градация: одна группа постоянно в тонусе, а вторая ослабляется.
Статистические данные
Различные дефекты опорно-двигательного аппарата чаще выявляются у ослабленных детей, перенесших ранее рахит (заболевание костной системы, связанное с дисфункцией минерального обмена и костеобразования), часто и длительно болеющих. Слабо развитая физическая сила тоже является фактором риска для формирования приведенной стопы.
Незначительная деформация встречается у 70% детей до 4-5 лет. Со временем у подавляющего большинства костно-мышечный аппарат со связками формируется до необходимого уровня, и походка выпрямляется.
Приведение переднего отдела стопы у детей возникает в основном в сочетании с О-образным искривлением голеней. Истинная «косолапость» наблюдается значительно реже.
Среди врожденных ортопедических деформаций рассматриваемая патология возникает с частотой 2-6%.
Этиология заболевания

Известны три базисные причины возникновения приведения стопы:
- Плюсневая варусная деформация. Ремоделирование подвижной передней части ступни.
- Формируется у новорожденных.
- Вероятна самостоятельная коррекция (пассивная).
- Правильное положение пятки.
- Нет необходимости в лечении.
- Внутренняя торсия (вращение вокруг своей оси) голени. Большеберцовая кость выворачивается от бедра меньше, чем должна в норме. Из-за этого смещения нарушается работа мышц, связок, суставов.
- Появляется у ребенка, начинающего ходить.
- Возможно сочетание с деформацией коленного сустава.
- Тенденция развития: исчезает самостоятельно к 5 годам.
- Персистирующая антеверсия шейки бедренной кости. Кость наклоняется вперед дальше, чем в норме.
- Начинается в раннем возрасте.
- К 8 годам исчезает. Чаще всего лечения не требует.
- Из-за перекрута связок суставы становятся гипермобильными.
Факторы, предрасполагающие к возникновению приведенной стопы у детей:
- Генетическая предрасположенность к данной патологии.
- Воспалительные процессы в тканях ступни.
- Патология малоберцового нерва. Нарушается иннервация суставов. Такая форма патология называется нейрогенной.
Симптомы приведенной стопы

Врач отмечает для себя следующие патологические признаки:
- Приведение большого пальца. Связки тянут его внутри.
- Расширение первого межпальцевого промежутка (как следствие первого пункта).
- Приведение (поворот вовнутрь) и супинация (вращение кнаружи) передней части стопы.
- Отклонение во внутреннюю сторону плюсневых костей.
- Сгибание медиального (внутреннего) края ступни по направлению к ее задней части.
- Сохранение продольного свода. Признаки плоскостопия отсутствуют. Возникает как следствие приведения стопы при ослаблении продольной связки.
- Положение пятки – вальгустное отклонение. Поворот кнаружи.
- Вывих или подвывих клиновидных костей.
Пациент обращается со следующими жалобами:
- Дискомфорт и боль во время ходьбы.
- Быстрая утомляемость.
- Частое появление мозолей.
- Воспаление в суставах ступни (покраснение, отечность, повышение температуры, болезненность).
- Изменение походки.
Что такое приведение плюсны

Выделяются две формы данного заболевания:
- Врожденная. Обнаруживается сразу после родов. Чем раньше начать лечение, тем меньше вероятность рецидива деформации стопы.
- Приобретенная. Часто выявляется у малышей 8-10 месяцев при посещении ортопеда. Если выпрямить искривление до 1 года, то в будущем заболевание никогда более не проявится. Развивается деформация в связи с недостаточно быстрым развитием мышечно-связочного аппарата нижних конечностей.
Приведенная стопа у детей при ходьбе фиксируется неправильно, вся масса тела давит на нее неравномерно, утрачивается способность к колебательным движениям, снижается амортизирующая функция конечности.
В первую очередь от этого страдает мышечный каркас ноги: развивается дисфункция мускулов и связок, увеличивается нагрузка на голеностопный сустав.
Все это приводит к тому, что походка изменяется, она становится неловкой. Приведенная стопа у ребенка доставляет ему проблемы. Он чаще других падает, травмирует сустав голени, плохо бегает и прыгает из-за повернутых вовнутрь носков. В последствии проявляются и другие патологии, искривляя не только суставы ступни, но и голеностопное сочленение.
Приведение стопы у взрослых
Даже вылеченный у ребенка дефект стопы может рецидировать в более поздний период. Чаще всего данная ортопедическая патология возникает у женщин после 30 лет.
Этиология:
- Основная причина – ношение неудобной, слишком узкой или маленькой обуви, особенно на высоком каблуке. Пальцы ног вынуждены принимать неестественное положение, что может способствовать их воспалению, которое распространится дальше по сухожилиям и мышцам. При изменении нормального взаиморасположения костей стопы их поверхности могут стираться друг о друга, усугубляя ситуацию.
- Врожденная дисплазия – слабость соединительной ткани, из которой состоят связки. Она приводит к развитию плоскостопия и дальнейшему ремоделированию суставов.
- Остеопороз – заболевание, характеризующееся вымыванием минералов из костей. Они легче деформируются.
- Лишний вес. Чем больше масса тела, тем выше нагрузка на суставные аппараты стопы. Постепенно своды ее выпрямляются, и она становится плоской.
- Генетическая предрасположенность к патологии (слабый костно-мышечный аппарат).
- Травма ступней.
Лечение

Любое заболевание само по себе исчезает в редких случаях. Ортопедическая патология склонна лишь усугубляться.
Избавление от приведенной стопы требует комплексного подхода в лечении под регулярным контроля врача. Процесс долгий и сложный, возможны рецидивы до 18 лет, пока до конца не сформируется опорно-двигательная система.
Лечение подразумевает:
- Гипсование и бинтование.
Самый эффективный способ. При применении в новорожденном возрасте за месяц исправляет стопу. Накладывают гипсовые повязки (при малой степени деформации – бинтовые) в виде «сапожек» от пальцев до коленного сустава.
- Лекарственные средства.
Требуются для улучшения проводимости нервных импульсов к мышцам стопы. Также в суставную полость вводят гормональные препараты для ликвидации воспаления.
- Массаж.
Специальную технику для тонизирования нижних конечностей приоритетнее проводить совместно с общим массированием всего тела. Разминание необходимо не только ногам, но и поясничной области спины.

- ЛФК (лечебная физическая культура).
Тренировка мышечно-связочного аппарата способствует равномерному правильному развитию тканей стопы.
- Физиотерапевтические процедуры.
Самая распространенная – ударно-волновая терапия.
- Ортопедическая обувь.
Сегодня существуют специальные ботиночки с супинатором, индивидуально подбирающейся стелькой и каблучком для придания стопе необходимого положения.
- Хирургическое вмешательство.
Врачи применяют этот метод редко: при неэффективном консервативном лечении, в запущенном случае и в более зрелом возрасте. Ребенку подобные операции проводят только по достижению 3 лет.
Профилактика
Все предпосылки к развитию приведенной стопы залегают в детстве. С возрастом этот дефект только прогрессирует, поэтому следует его исправлять на ранних этапах. Еще лучше – не лечить, а предупреждать появление заболевания.
Методы профилактики ориентированы на общее комплексное укрепление костно-мышечной системы:
- Массаж стоп и лечебная гимнастика в первый год после рождения.
- Регулярная и достаточная физическая активность ребенка.
- Грамотно подобранная обувь с ортопедическим эффектом. Она помогает распределить нагрузку по всей длине стопы.
- Контроль за первыми шагами. Родителям следует следить за правильной поставкой ног при стоянии и передвижении у детей. Навык ходьбы формируется в течение первых 3 лет жизни ребенка.